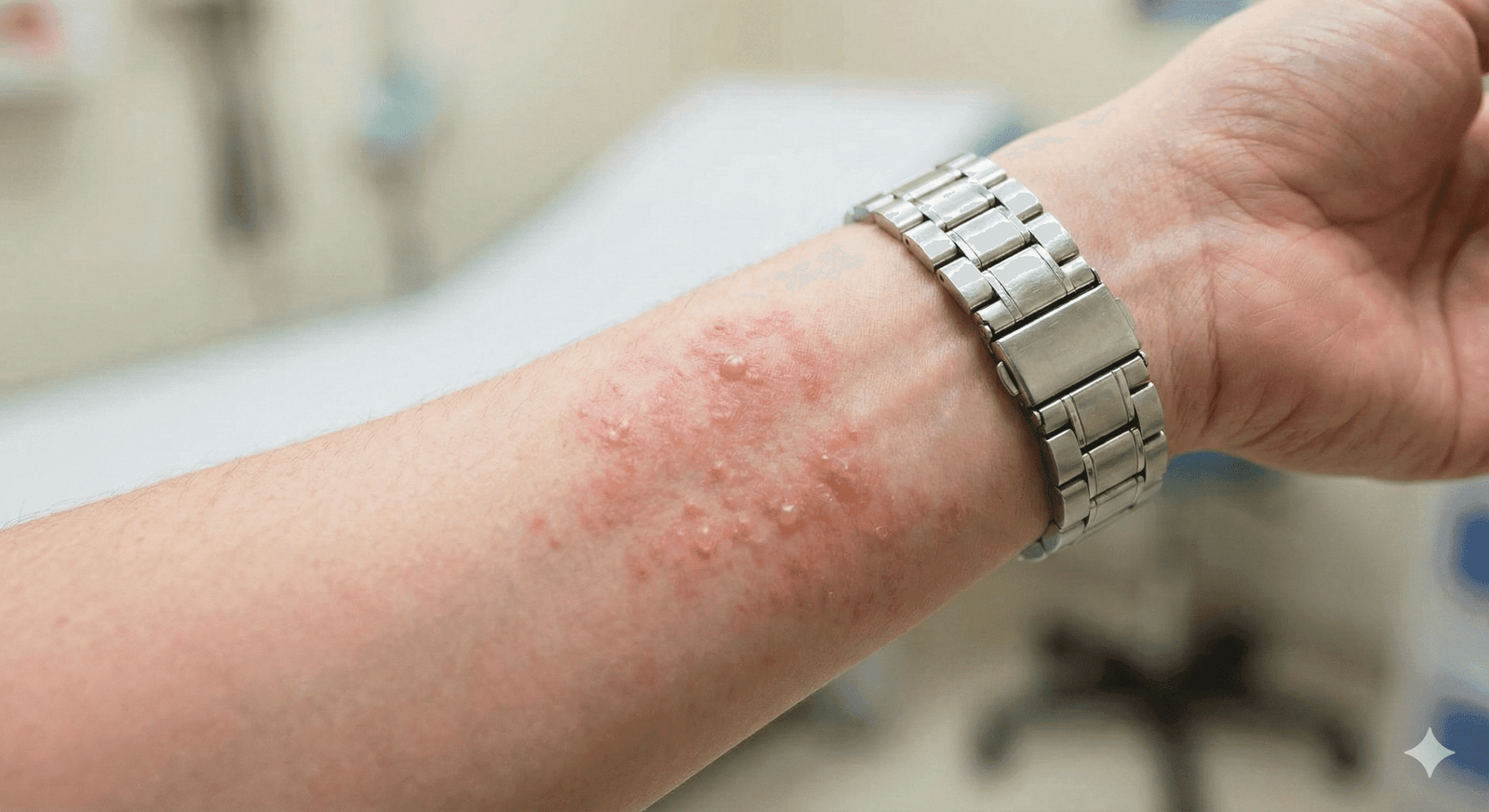
A dermatite de contato é uma inflamação da pele que ocorre quando uma substância irritante ou um alérgeno entra em contato com o corpo. Embora possa afetar qualquer pessoa, é comum em quem tem exposição frequente a produtos químicos, cosméticos, metais ou plantas. Compreender suas causas, sinais e opções de tratamento é essencial para controlar e prevenir novas crises.
Este guia completo oferece informações práticas e atemporais sobre diagnóstico, manejo e prevenção da dermatite de contato. As orientações são baseadas em fontes confiáveis e destinam-se a ajudar adultos a reconhecer e lidar com esse problema de pele.
O que é dermatite de contato?
Dermatite de contato é um termo que descreve qualquer inflamação na pele causada por contato direto com uma substância irritante ou alérgica. Pode manifestar-se de forma aguda ou crônica, dependendo do tipo de exposição e da sensibilidade individual.
Tipos principais
Existem dois tipos principais de dermatite de contato: irritativa e alérgica. A distinção é importante, pois influencia o tratamento e as medidas preventivas.
- Dermatite de contato irritativa: resulta do contato direto com substâncias que danificam a barreira cutânea, como solventes, detergentes e ácidos. É a forma mais comum.
- Dermatite de contato alérgica: envolve uma resposta imune mediada por células, geralmente após sensibilização prévia a um alérgeno, como níquel ou fragrâncias.
Como a pele reage
Qualquer agressão à camada protetora da pele pode desencadear inflamação. A barreira cutânea comprometida facilita a penetração de agentes irritantes e alérgenos, levando a sinais como vermelhidão, inchaço, coceira e lesões.
Causas e fatores de risco
As causas variam amplamente e incluem tanto substâncias químicas quanto biológicas. Compreender os fatores de risco ajuda a identificar e reduzir a exposição aos agentes desencadeantes.
Substâncias comuns que causam dermatite de contato
- Metais: Níquel é um dos causadores mais frequentes de dermatite alérgica de contato, presente em bijuterias e peças metálicas. American Academy of Dermatology traz informações sobre metais e alergias de pele.
- Produtos de limpeza e solventes: Detergentes, desinfetantes e solventes industriais podem provocar dermatite irritativa.
- Cosméticos e fragrâncias: Cremes, loções, perfumes e conservantes podem sensibilizar a pele mesmo em pequenas concentrações.
- Medicamentos tópicos: Alguns pomadas e cremes podem causar reações alérgicas ou irritativas.
- Plantas: Plantas como a hera venenosa podem causar contato alérgico intenso.
Fatores que aumentam o risco
Nem todas as pessoas expostas desenvolvem dermatite. Alguns fatores aumentam a probabilidade:
- História de atopia (eczema atópico), que altera a barreira cutânea.
- Exposição repetida a agentes irritantes, comum em profissões como limpeza, saúde e construção.
- Mãos ou pele frequentemente úmidas, que tornam a barreira cutânea mais vulnerável.
- Idade: pele de bebês e idosos pode ser mais sensível.
Sinais e sintomas
A apresentação clínica pode variar desde leve vermelhidão até lesões crônicas com descamação. Os sintomas costumam surgir no local de contato com a substância e afetam áreas expostas.
Sintomas agudos
Na dermatite aguda aparecem sinais clássicos de inflamação:
- Vermelhidão localizada
- Inchaço
- Coceira intensa
- Formação de bolhas (em casos mais graves)
- Dor ou queimação dependendo do agente
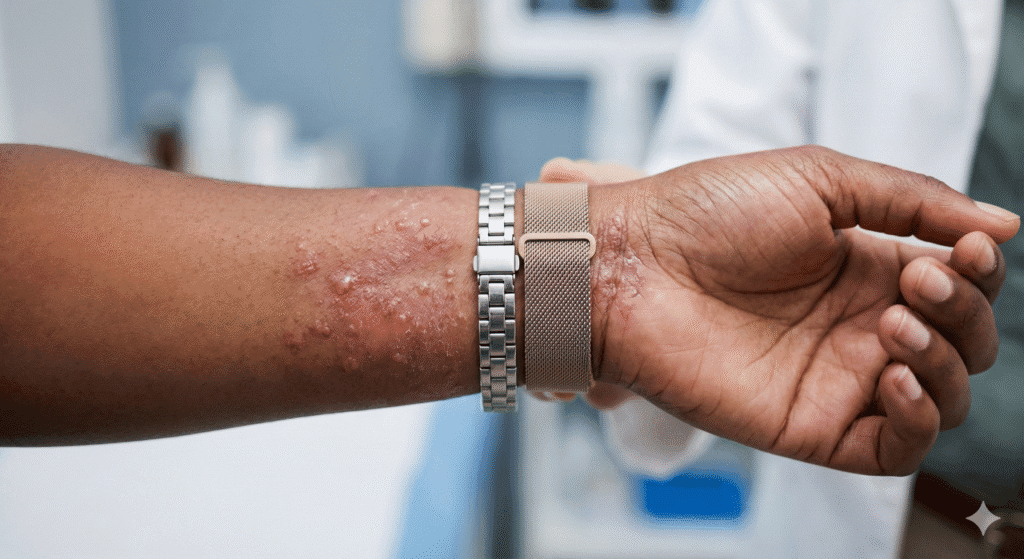
Sintomas crônicos
Quando a exposição é contínua ou o tratamento é tardio, a pele pode evoluir para alterações crônicas:
- Ressecamento e descamação
- Espessamento da pele (liquenificação)
- Fissuras e sangramentos
- Alterações de pigmentação
Como diferenciar de outras condições
A dermatite de contato pode ser confundida com outras afecções cutâneas, como infecções, psoríase ou eczema atópico. A história de exposição a produtos e a distribuição das lesões são pistas importantes.
Para informações sobre diagnóstico diferencial, consulte guias como o Mayo Clinic e o MedlinePlus.
Diagnóstico
O diagnóstico baseia-se em história clínica detalhada, exame físico e, em alguns casos, testes específicos para identificar o agente causador.
Anamnese e exame físico
O profissional de saúde investigará:
- Descrição das lesões e distribuição
- Histórico de exposição a produtos, novos cosméticos, joias, produtos de limpeza ou plantas
- Profissão e atividades de lazer
- Tempo de aparecimento dos sintomas e resposta a tratamentos anteriores
Patch test (teste de contato)
Quando há suspeita de dermatite de contato alérgica, o patch test (teste epicutâneo) é o exame padrão-ouro para identificar o alérgeno específico.
O teste consiste em aplicar painéis de substâncias na pele e avaliar a reação após 48 a 96 horas. Centros especializados e dermatologistas realizam esse procedimento seguindo protocolos. Mais informações sobre como é realizado e interpretado podem ser encontradas em sites de referência como o NHS.
Exames complementares
Raramente são necessários exames laboratoriais. Em casos de dúvida diagnóstica ou suspeita de infecção secundária, pode-se realizar cultura de pele ou biópsia para excluir outras doenças.
Tratamento e manejo
O tratamento da dermatite de contato envolve medidas para interromper a exposição ao agente causador, controlar a inflamação e restaurar a barreira cutânea. As opções variam conforme a gravidade e o tipo de dermatite.
Medidas iniciais
Ao identificar a substância suspeita, lave a área com água morna e sabão neutro para remover resíduos. Evite coçar e minimize a exposição a irritantes até a avaliação médica.
Terapia tópica
Os tratamentos tópicos são a base do manejo:
- Corticosteróides tópicos: Reduzem inflamação e prurido. A potência e duração dependem da gravidade e da área afetada.
- Emolientes e hidratantes: Restauram a barreira cutânea, reduzem sensibilidade e previnem recidivas. Devem ser aplicados com frequência, especialmente após lavar as mãos.
- Outros tópicos: Inibidores de calcineurina (pimecrolimus, tacrolimus) podem ser usados em áreas sensíveis ou em pacientes que não toleram corticoides.
Terapia sistêmica
Em casos extensos ou com reação intensa, podem ser indicados medicamentos orais:
- Antihistamínicos: Para alívio prático da coceira, especialmente à noite.
- Corticosteroides orais: Em surtos graves de curta duração, quando há comprometimento extenso.
- Imunossupressores: Em casos crônicos e refratários, sob orientação especializada.
Tratamento da infecção secundária
Fissuras e crostas aumentam o risco de infecção bacteriana. Quando houver sinais de infecção (pus, calor, mau cheiro), pode ser necessária antibioticoterapia tópica ou oral após avaliação clínica.
Prevenção e cuidados diários
A prevenção é essencial para evitar recorrências. Estratégias simples podem reduzir significativamente a frequência e a gravidade das crises.
Dicas práticas
- Identifique e evite o agente desencadeante sempre que possível.
- Use roupas de proteção e luvas adequadas ao manipular produtos irritantes.
- Prefira sabonetes neutros e hidratantes sem fragrância para reduzir irritação.
- Seque bem a pele após lavar e aplique emolientes regularmente para manter a barreira cutânea.
- Evite produtos com fragrâncias e conservantes se houver histórico de sensibilidade.
Cuidados com as mãos
Como as mãos são frequentemente afetadas, adotar cuidados específicos é crucial:
- Use luvas de algodão sob luvas de borracha para reduzir suor e atrito.
- Evite exposições prolongadas à água e produtos de limpeza; se necessário, aplique hidratante após o contato.
- Escolha luvas sem pó e sem látex, se houver alergia.
Quando procurar um médico
Nem toda irritação na pele requer atendimento médico imediato, mas há sinais que indicam necessidade de avaliação profissional.
Procure um dermatologista se:
- Os sintomas persistirem ou piorarem após medidas básicas de cuidado.
- Há presença de bolhas extensas, dor intensa ou sinais de infecção.
- Você não identifica a substância causadora e as crises se repetem.
- As lesões interferem nas atividades diárias ou no trabalho.
Testes e acompanhamento
O dermatologista pode indicar o patch test para identificar alérgenos e orientar medidas específicas de prevenção. Em casos ocupacionais, pode ser necessário elaborar um plano de proteção no ambiente de trabalho.
Dermatite de contato no trabalho
A dermatite de contato ocupacional é uma causa frequente de afastamento e redução da qualidade de vida. Profissões com maior risco incluem saúde, limpeza, cosmetologia, construção civil e indústria química.
Medidas para ambientes profissionais
- Treinamento sobre os agentes de risco e uso adequado de EPI (equipamento de proteção individual).
- Substituição de produtos irritantes por alternativas mais seguras quando possível.
- Implementação de pausas para descanso da pele e estações para lavagem adequada das mãos.
Direitos trabalhistas e saúde ocupacional
Em alguns casos, a dermatite de contato pode ser reconhecida como doença ocupacional. Nesses cenários, é importante documentar exposições e seguir orientações do serviço de saúde ocupacional.
Tratamentos complementares e cuidados naturais
Algumas medidas complementares podem aliviar sintomas e promover recuperação, mas devem ser usadas com cautela e sempre em conjunto com a orientação médica.
Remédios caseiros e emolientes
- Compressas frias podem aliviar inflamação e prurido em episódios agudos.
- Hidratantes ricos em ceramidas ajudam na restauração da barreira cutânea.
- Avoid home remedies with irritant substances such as alcohol, vinegar or undiluted essential oils, as they can worsen the condition.
Se optar por tratamentos naturais, prefira produtos hipoalergênicos e realize teste em pequena área antes do uso generalizado.
Casos especiais
Dermatite de contato em áreas sensíveis
Regiões como face, genitais e dobras cutâneas exigem cuidado adicional devido à maior absorção e sensibilidade. Nestes locais, medicamentos tópicos devem ser usados com prudência e sob orientação especializada.
Gravidez e lactação
Gestantes e lactantes devem informar o médico sobre o estado para escolher tratamentos seguros. Muitos produtos tópicos são considerados seguros, mas o uso de corticosteroides sistêmicos e imunossupressores requer avaliação de risco.
Prognóstico
Com diagnóstico correto e medidas adequadas, a maior parte dos casos melhora significativamente. No entanto, a recorrência é comum se houver nova exposição ao agente causador ou falha em adotar medidas preventivas.
O acompanhamento dermatológico é indicado para casos persistentes, com impacto funcional ou risco ocupacional.
Fontes confiáveis e leitura adicional
Consulte sempre fontes médicas confiáveis para atualização e orientação. Alguns recursos úteis incluem:
- Mayo Clinic – Contact Dermatitis
- NHS – Contact Dermatitis
- American Academy of Dermatology – Contact Dermatitis
- MedlinePlus – Contact Dermatitis
- Sociedade Brasileira de Dermatologia
Leia também
- Dermatite de Contato: sinais e prevenção
- Cuidados diários com a pele sensível
- Alergias de pele: como identificar
Recursos práticos: checklist para identificar e prevenir
A seguir, um checklist prático que pode ser impresso e utilizado no dia a dia para reduzir riscos:
- Anote todos os produtos novos usados antes do aparecimento das lesões.
- Verifique ingredientes em cosméticos e produtos de limpeza (procure por fragrâncias, conservantes e metais).
- Use luvas apropriadas ao manipular substâncias irritantes e lave as mãos com sabonete neutro.
- Mantenha a pele hidratada com emolientes indicados por seu dermatologista.
- Agende avaliação dermatológica se houver recorrência ou sinais de infecção.
Diretrizes para escolha de produtos
Ao escolher produtos para pele sensível, prefira opções rotuladas como sem fragrância, sem corantes e hipoalergênicas. Testes realizados em pequena área—o chamado teste de contato—podem ajudar a avaliar tolerância antes do uso amplo.
Em ambientes de trabalho, buscar fichas de segurança de produtos e orientações do setor de saúde ocupacional é uma prática recomendada para reduzir riscos.
Impacto na qualidade de vida
A dermatite de contato pode afetar aspectos emocionais e sociais devido à aparência das lesões, prurido crônico e limitações nas atividades. Estratégias de apoio, informações claras e tratamento adequado contribuem para reduzir o impacto e melhorar o bem-estar.
Considerações finais
Dermatite de contato é uma condição comum, muitas vezes tratável e prevenível. A chave para o controle está na identificação do agente causador, proteção da barreira cutânea e adoção de medidas de prevenção no dia a dia e no trabalho.
Procure um dermatologista ao persistirem sintomas, diante de perda de qualidade de vida ou suspeita de alergia ocupacional. Com orientação adequada, é possível minimizar crises e manter a pele saudável.
FAQ
P: Como diferenciar dermatite de contato de eczema atópico?
R: A dermatite de contato tende a ocorrer em locais específicos expostos a um agente desencadeante e surge após contato com a substância. O eczema atópico tem padrão mais generalizado e histórico pessoal ou familiar de atopia. O dermatologista ajuda a diferenciar, podendo indicar testes como o patch test.
P: Posso usar hidratantes comuns para prevenir recidivas?
R: Sim, desde que sejam hipoalergênicos e sem fragrância. Emolientes ajudam a restaurar a barreira cutânea. Aplique com frequência, especialmente depois de lavar as mãos ou o corpo.
P: Quais produtos mais comumente causam alergia?
R: Níquel, fragrâncias, conservantes (como parabenos e formaldeído), látex e certos medicamentos tópicos são causas comuns. A lista varia por região e hábito de consumo.
P: O que fazer se tiver bolhas extensas?
R: Evite estourar bolhas, mantenha a área limpa e procure atendimento médico. Em casos graves, pode ser necessária medicação sistêmica ou drenagem por profissional, se houver risco de infecção.
P: É possível prevenir dermatite ocupacional?
R: Sim. Medidas como uso de equipamentos de proteção, substituição de produtos irritantes, treinamento e cuidados com a pele reduzem significativamente o risco. Serviços de saúde ocupacional devem ser consultados para orientação específica.